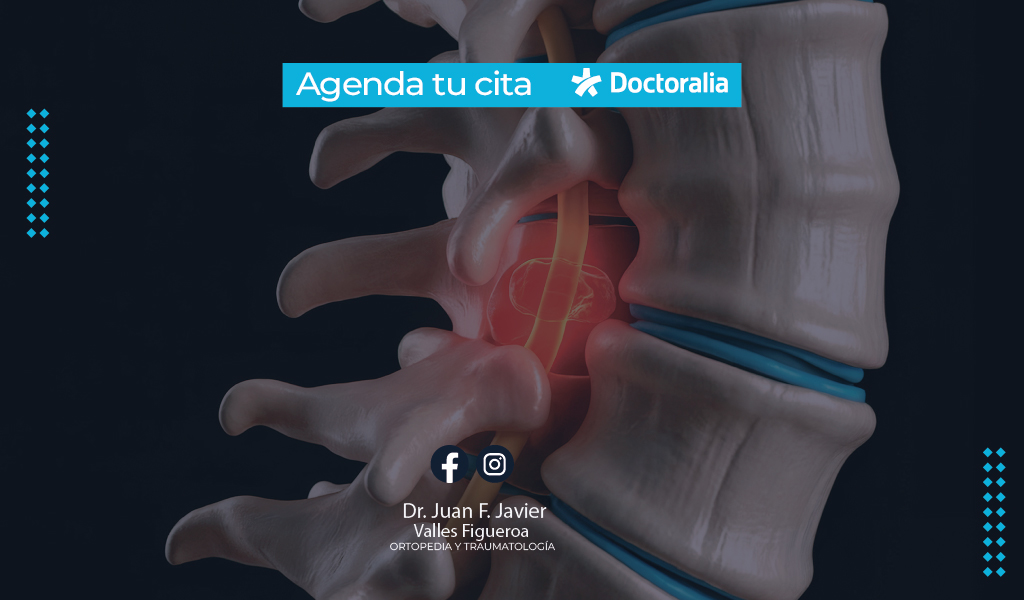
La hernia de disco es una de las causas más frecuentes de dolor lumbar y ciática. Sin embargo, existe una creencia muy común entre los pacientes: pensar que este diagnóstico inevitablemente termina en cirugía.
La realidad es muy diferente: la gran mayoría de las hernias de disco NO requieren cirugía.
¿Qué es una hernia de disco?
La hernia de disco ocurre cuando el núcleo de un disco intervertebral se desplaza y puede comprimir estructuras cercanas, como las raíces nerviosas.
Esto puede provocar:
- Dolor lumbar
- Dolor que se irradia hacia la pierna (ciática)
- Hormigueo o adormecimiento
- Debilidad muscular en casos más avanzados
¿Siempre se necesita cirugía?
No. De hecho, aproximadamente entre el 80% y 90% de los pacientes mejoran con tratamiento conservador.
Esto se debe a que:
- La inflamación puede disminuir con el tiempo
- El cuerpo puede reabsorber parcialmente la hernia
- El dolor puede controlarse sin necesidad de intervención quirúrgica
¿En qué consiste el tratamiento NO quirúrgico?
El manejo inicial suele incluir:
- Medicamentos analgésicos y antiinflamatorios
- Reposo relativo (no reposo absoluto prolongado)
- Fisioterapia y rehabilitación
- Ejercicio terapéutico supervisado
- Modificación de actividades
Este enfoque suele ser efectivo en un periodo de 4 a 8 semanas en muchos pacientes.
¿Cuándo SÍ se considera cirugía?
La cirugía no es la primera opción, pero puede ser necesaria en ciertos casos específicos.
Se recomienda valorar tratamiento quirúrgico cuando:
- El dolor es intenso y no mejora después de varias semanas
- Existe debilidad progresiva en la pierna
- Hay pérdida importante de sensibilidad
- Dificultad para caminar
- Alteraciones en el control de esfínteres (urgencia médica)
- Compresión nerviosa severa confirmada por estudios de imagen
En estos casos, la cirugía busca liberar el nervio comprimido y prevenir daño permanente.
Conclusión
Tener una hernia de disco no significa automáticamente necesitar cirugía. La mayoría de los pacientes mejora con tratamiento conservador y cambios en el estilo de vida.
La clave está en una valoración adecuada, seguimiento médico y detectar oportunamente los signos que sí requieren intervención.
Bibliografía
- North American Spine Society. Clinical Guidelines for Lumbar Disc Herniation with Radiculopathy. 2020.
- American Academy of Orthopaedic Surgeons. Lumbar Herniated Disk Guidelines.
- Weinstein JN, et al. (2006). Surgical vs Nonoperative Treatment for Lumbar Disc Herniation. JAMA, 296(20), 2441–2450.
- Peul WC, et al. (2007). Surgery versus prolonged conservative treatment for sciatica. New England Journal of Medicine, 356(22), 2245–2256.
- Deyo RA, Mirza SK. (2016). Clinical practice: Herniated lumbar intervertebral disk. New England Journal of Medicine.